- Guardia 24
- Posts
- Medicamentos de Alto Riesgo: Evidencia, desafíos y estrategias para mejorar la seguridad
Medicamentos de Alto Riesgo: Evidencia, desafíos y estrategias para mejorar la seguridad

Introducción:
El concepto de medicamentos de alto riesgo se introdujo en 1998 por el Institute for Safe Medication Practices (ISMP) después de realizar un estudio en 161 hospitales de EEUU, en el que constató que un número reducido de medicamentos causaban la mayoría de los errores de medicación con consecuencias graves para los pacientes.
Los Medicamentos de Alto Riesgo (MAR) constituyen un grupo de fármacos cuyo uso inadecuado tiene un potencial significativamente mayor de producir daño grave o fatal. Aunque los errores no necesariamente ocurren con más frecuencia que con otros medicamentos, sus consecuencias pueden ser devastadoras, por lo que las estrategias preventivas son un componente esencial de la práctica asistencial moderna.
Estos eventos son muy frecuentemente EVITABLES por lo que resulta trascendente generar barreras que impidan su ocurrencia.
Tomando una foto de nuestra realidad: ampollas casi idénticas con medicamentos opuestos y letras diminutas, “cajitas” donde los medicamentos se encuentran dudosamente identificados, medicamentos vencidos en los carros de paro por falta de un proceso de control, escasa trazabilidad, blíster que al separar el comprimido queda sin identificar, y tantas otras situaciones que estimo resultarán conocidas generan grandes riesgos en el proceso de la medicación.
Desarrollo
Comencemos por dos definiciones importantes:
¿Qué entendemos por Medicamentos de Alto Riesgo?
Los MAR son definidos por organismos internacionales como aquellos que presentan una probabilidad muy elevada de causar daño grave cuando ocurre un error en cualquier etapa del circuito del medicamento: prescripción, almacenamiento, preparación, administración y monitoreo.
(Esta definición es consistente entre el Institute for Safe Medication Practices (ISMP), la OMS, la Sociedad Española de Farmacia Hospitalaria(SEFH) y múltiples entidades regulatorias alrededor del mundo.
¿En que consisten los listados?
Lista de Medicamentos de Alto Riesgo (MAR): Es un registro institucional de fármacos que, debido a sus características farmacológicas, estrecho margen terapéutico o complejidad en su manejo, presentan un riesgo significativamente elevado de causar daño grave o fatal al paciente en caso de error en su administración.
Los listados internacionales se sustentan en:
-Notificaciones de errores de medicación
-Evidencia farmacológica (margen terapéutico estrecho, toxicidad potencial, complejidad de uso)
-Encuestas a profesionales de farmacología clínica y seguridad del paciente
-Revisión periódica de literatura y eventos adversos graves reportados
El Institute for Safe Medication Practices (ISMP) llevó a cabo en los años 1995 y 1996 un estudio en hospitales de EEUU para conocer los fármacos que eran más proclives a causar acontecimientos adversos y las conclusiones de este estudio fueron que estos medicamentos eran un número limitado, por lo que era posible y muy conveniente centrar en ellos las intervenciones de mejora. A partir de este estudio y de los casos notificados al sistema de notificación de errores de medicación MERP, el ISMP estableció una lista de los medicamentos considerados de alto riesgo en los hospitales que constituye la lista de referencia. Esta lista se ha actualizado, conforme se han comercializado nuevos medicamentos y se ha generado información sobre errores de medicación graves.
Por ejemplo incorporó el ácido tranexámico inyectable— tras constatar incidentes graves por errores de vía (incluyendo accidentes neuroaxiales con mortalidad cercana al 50%).
PRINCIPALES GRUPOS DE MEDICAMENTOS DE ALTO RIESGO SEGÚN EVIDENCIA INTERNACIONAL.
Los grupos más frecuentemente incluidos en listados de alto riesgo en hospitales, cuidados críticos y atención ambulatoria son:
Electrolitos concentrados intravenosos: Incluyen cloruro de potasio, sodio hipertónico y calcio IV.
Insulinas (todas las formulaciones)
Anticoagulantes y trombolíticos
Opioides(Especialmente fentanilo, morfina, metadona y remifentanilo)
Bloqueantes neuromusculares
Citostáticos y agentes oncológicos
Anestésicos y sedantes potentes
Listado del ISMP:
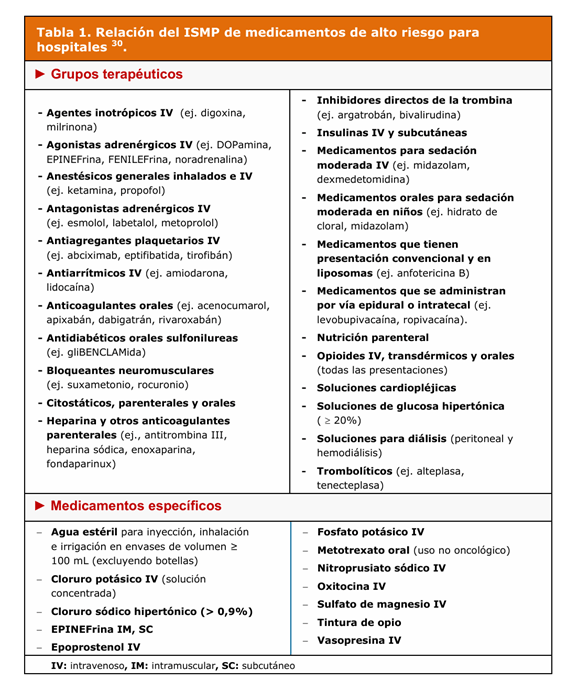
El ISMP actualiza sus listas basándose en reportes de su National Medication Errors Reporting Program (MERP), revisiones de literatura y encuestas nacionales a farmacéuticos y profesionales de seguridad.
Su última revisión (2023–2024) destacó:
Incremento en errores con electrolitos concentrados
Accidentes fatales por administración errónea de ácido tranexámico
Mayor presencia de errores con insulinoterapia
Persistencia de eventos graves con opioides y anticoagulantes
Recomendaciones recientes de la OMS
En su iniciativa global “Medicación sin Daño”*, la OMS identifica el uso de MAR como una de las tres áreas prioritarias de intervención y recomienda que cada institución genere su propio listado basado en evidencia científica local e internacional
Documentos de 2023–2024 refuerzan la necesidad de:Protocolos de prescripción
Doble chequeo independiente
Almacenamiento diferenciado
Educación continua
Sistemas de notificación de incidentes
Recomienda que cada país cuente con un listado oficial de medicamentos de alto riesgo —en Argentina disponible en la ANMAT —
Además, se han generado recomendaciones específicas para población pediátrica (Farm Hosp, 2025), dada su mayor vulnerabilidad farmacocinética y de dosis y para grupos particulares como los pacientes crónicos e internados en residencias donde un grupo de trabajo desarrolló un listado denominado MARC (cuadro 2)
Es muy importante entender que estos listados deben ser personalizados y actualizados periódicamente.

ESTRATEGIAS PARA EL ABORDAJE SEGURO DE LOS MEDICAMENTOS DE ALTO RIESGO:
Estas prácticas deben estar basadas en los tres principios básicos de las estrategias de seguridad, esto es, deben ir dirigidas a:
reducir la posibilidad de que se produzcan errores
hacer los errores visibles cuando ocurren, para evitar que lleguen al paciente
minimizar el daño, cuando hayan fallado las estrategias anteriores y los errores hayan llegado al paciente
A partir de estos principios básicos, se han diseñado diferentes tipos de medidas para mejorar la seguridad del uso de los medicamentos de alto riesgo que se basan en la aplicación de la ingeniería de factores humanos. Consisten fundamentalmente en incorporar barreras o restricciones que limiten u obliguen a realizar los procesos de una determinada forma; automatizar las tareas; reducir la complejidad, simplificando y estandarizando los procedimientos; etc.
Los organismos internacionales coinciden en que las intervenciones más efectivas basadas en la evidencia incluyen:
IDENTIFICACIÓN VISUAL DESTACADA
Para mejorar la seguridad, los medicamentos de alto riesgo (MAR) deben identificarse claramente en sus envases y contenedores mediante símbolos, etiquetas llamativas, colores estandarizados o el uso de mayúsculas, evitando confusiones con otros fármacos de nombres o aspectos similares (LASA: looks alike, sounds alike).
La diferenciación con letras mayúsculas resaltadas por medio del sistema “tall man lettering” (ej: DOBUTamina-DOPamina) y el uso de etiquetas de colores son técnicas que contribuyen a minimizar los errores.
Los MAR deben tener una identificación propia que los caracterice, por ejemplo:

Los comprimidos y formas sólidas deben identificarse individualmente (mediante grabado, color o códigos específicos) para reducir el riesgo de confusión cuando se encuentren fuera de su envase original o durante la preparación de dosis unitarias.
Lamentablemente la regulación de ANMAT en este sentido(2018) no ayuda admitiendo colores iguales para ampollas muy diferentes, por ejemplo AINE y RELAJANTE MUSCULAR y tantos otros duos que todos conocemos y obliga a las Instituciones a re identificar con las herramientas disponibles(desde banderitas hasta complejas máquinas empauchadoras)
2. DOBLE VERIFICACIÓN INDEPENDIENTE
Conocida como “el doble chequeo”
Esta es una herramienta de reducción del riesgo de fallas humanas y debe formar parte de la Cultura Organizacional. La redundancia aumenta la seguridad.
3. PROTOCOLOS ESTANDARIZADOS POR GRUPO FARMACOLÓGICO
Aquí es fundamental el trabajo inter-disciplinario entre Farmacia y los equipos de atención.
Contar con un especialista en Farmacia clínica dentro del equipo de trabajo brinda un valor incalculable y debiera considerarse un integrante obligado en las Unidades con internación.
Los farmacéuticos clínicos son profesionales certificados con educación y formación avanzadas, capacitados para trabajar en todo tipo de unidades de cuidado de pacientes y se enfocan en el manejo exhaustivo de la medicación. Estos farmacéuticos especialistas tienen por objetivo optimizar el uso de los medicamentos, haciendo énfasis en la dosificación, la monitorización, la identificación de efectos adversos, y la eficiencia económica para lograr óptimos resultados en los pacientes.
4. LISTAS MAESTRAS INSTITUCIONALES ACTUALIZADAS PERIÓDICAMENTE
Se podrán incluir medicamentos adicionales, considerando las listas de referencia de medicamentos de alto riesgo y los errores registrados en el propio centro, pero se recomienda que incluya un número reducido de medicamentos, de forma que la implantación de las prácticas seguras necesarias sea factible. Así mismo, la lista se podrá adaptar a unidades específicas, como a las pediátricas o centros quirúrgicos
5. EDUCACIÓN CONTINUA MULTIESTRATO (MÉDICOS, ENFERMERÍA, FARMACIA)
Difundir la lista de los medicamentos de alto riesgo y las prácticas establecidas y formar a los profesionales sanitarios. De nada sirven las buenas normas si quedan guardadas en una computadora y no las conocen los usuarios del proceso.
6. SISTEMAS ACTIVOS DE NOTIFICACIÓN Y APRENDIZAJE
Una vez más, los sistemas de reporte forman parte de las estrategias centrales, tanto de gestión como de aprendizaje y prevención
7. TECNOLOGÍAS DE APOYO: PRESCRIPCIÓN ELECTRÓNICA ASISTIDA, ALERTAS INTELIGENTES
Los sistemas de prescripción electrónica permiten generar distinto tipo de barreras al error, asistiendo en farmacología clínica y generando alertas, pero aún sin sistemas electrónicos pueden diseñarse alertas con la prescripción manual
8. FUNCIONES FORZADAS
Las funciones forzadas (“forcing functions”) o funciones que fuerzan a procesos sin errores son técnicas conocidas a menudo por corresponderse con un diseño de “llave y cerradura”, que consisten en introducir un diseño o barrera que obligue a hacer las cosas de una determinada forma e impida que se produzca un error.
Por ejemplo, el uso de jeringas orales o enterales ENfit específicas para la administración de soluciones orales de medicamentos, con un cono diferente al cono luer o luer-lock, que impide la posibilidad de conexión con los catéteres o puertos intravenosos y evita el riesgo de administración de estas soluciones por una vía equivocada. También el uso de conexiones NRfit, para evitar que los fármacos para administración epidural o intratecal se administren equivocadamente por vía intravenosa.
9. PROPORCIONAR INFORMACIÓN A LOS PACIENTES O PERSONAS CUIDADORAS SOBRE LOS MEDICAMENTOS DE ALTO RIESGO: ROL ACTIVO EN SU CUIDADO
Informar a los pacientes o personas cuidadoras sobre los medicamentos de alto riesgo que utilizan, y sobre los posibles errores y efectos adversos que pueden ocurrir. Asegurarse de que han comprendido la información y aceptar que sean partícipes activos de su propio cuidado
Proporcionarles medios que les ayuden a garantizar su utilización segura, como información escrita expresada en un lenguaje fácilmente comprensible.
10. EFECTUAR UN SEGUIMIENTO DE LA IMPLANTACIÓN DE LAS PRÁCTICAS Y EVALUAR SU EFECTIVIDAD.
Establecer indicadores de proceso y de resultados para revisar la implantación y para monitorizar la efectividad de las prácticas establecidas.
Periódicamente deben medirse y analizarse los resultados en el ámbito de un Comité Institucional
Reflexión final:
A pesar de los enormes esfuerzos por reducir los eventos adversos y todo el desarrollo que ha adquirido la Seguridad del paciente, los eventos adversos evitables siguen siendo aproximadamente el 50% de todos los eventos adversos constituyendo un desafío impostergable para el sistema sanitario.
Los eventos asociados a los MAR se encuentran muy frecuentemente en la categoría de evitables y tienen que ver con deficiencias en todas las etapas del proceso siendo el último eslabón el profesional que termina cometiendo un error cuando todo un sistema le dió la espalda permitiendo que los conocidos agujeros del queso suizo se pongan en línea y el evento finalmente ocurra.
Este artículo es un llamado a la reflexión para que pongamos el foco donde realmente está el centro del problema y lo abordemos desde todas las aristas desde donde debe ser abordado, de otro modo, la cadena se seguirá cortando por su eslabón más débil…
Bibliografía sugerida:
https://seguridaddelpaciente.sanidad.gob.es/practicasSeguras/usoSeguroMedicamentos/docs/Recomendaciones__para_el_Uso_Seguro_Medicamentos_Alto_Riesgo-2023.pdf
www.ismp-espana.org/documentos/view/39
https://www.saludcastillayleon.es/profesionales/es/calidad-seguridad-paciente/seguridad-paciente/medicacion-dano/medicamentos-alto-riesgo
https://bvcenadim.digemid.minsa.gob.pe/index.php/noticias/462-el-ismp-actualiza-su-lista-de-medicamentos-de-alto-riesgo-en-entornos-de-cuidados-intensivos-version-2024
https://www.garrahan.gov.ar/PDFS/medicamentos/medicamentos_de_alto_riesgo/Listado%20Medicamentos_Alto_Riesgo_Hospital_Garrahan_11_2023.pdf
https://www.ismp.org/recommendations/high-alert-medications-community/ambulatory-list
Government of Western Australia. Department of Health. Health high risk medication policy. 2020:
https://ww2.health.wa.gov.au/~/media/Files/Corporate/Policy-Frameworks/Clinical Governance-Safety-and-Quality/Policy/High-Risk-Medication-Policy/High-Risk Medication-Policy.pdf
Proyecto MARC. Elaboración de una lista de medicamentos de alto riesgo para los pacientes crónicos. Madrid: Ministerio de Sanidad, Servicios Sociales e Igualdad, 2014: https://seguridaddelpaciente.sanidad.gob.es/informacion/publicaciones/otrosArticulos/docs/Proyecto_MARC_2014.pdf
Colegio Argentino de Farmacéuticos:
https://www.cfsf2.org.ar/wp-content/uploads/2025/10/Medicamentos-de-Alto-Riesgo.pdf
Federación Farmacéutica de la República Argentina
https://www.fefara.org.ar/recomendaciones-medicamentos-mar-y-lasa/