- Guardia 24
- Posts
- Riesgo y Seguridad en el Traslado Intrahospitalario de Pacientes Críticos: Un Desafío Multidisciplinario
Riesgo y Seguridad en el Traslado Intrahospitalario de Pacientes Críticos: Un Desafío Multidisciplinario

Introducción
El traslado intrahospitalario de pacientes críticos es una necesidad frecuente en unidades de cuidados intensivos (UCI), servicios de urgencias y áreas de diagnóstico por imágenes, motivado por la necesidad de procedimientos terapéuticos, cirugías o cambios de nivel de atención. Estudios indican que entre el 30% y 70% de estos traslados están asociados a al menos un evento adverso, muchos de los cuales son prevenibles (1,2). La seguridad durante el traslado constituye, por tanto, un reto clínico y organizacional que requiere una aproximación sistémica, protocolizada y multidisciplinaria.
Factores de Riesgo en el Traslado Intrahospitalario de Pacientes Críticos
1. Inestabilidad fisiológica: La condición clínica del paciente crítico, especialmente aquellos con falla multiorgánica, aumenta la susceptibilidad ante cambios mínimos en el entorno, generando riesgo de hipotensión, hipoxemia, arritmias o deterioro neurológico durante el traslado (3).
2. Fallas en equipamiento: El mal funcionamiento o la desconexión accidental de dispositivos (monitores, bombas de infusión, ventiladores portátiles) es una causa frecuente de eventos adversos prevenibles (4). Es esencial validar el correcto funcionamiento de los equipos antes del traslado.
3. Personal no entrenado: La falta de entrenamiento específico en traslados de pacientes críticos se asocia a una mayor tasa de errores clínicos. Se recomienda que el equipo de traslado esté compuesto por profesionales capacitados en cuidados intensivos y soporte vital avanzado (5).
4. Errores en la comunicación: La omisión o la falta de información clínica clave entre los equipos que entregan y reciben al paciente puede derivar en decisiones clínicas incorrectas, tratamientos inadecuados o duplicación de intervenciones (6).
Estrategias de Seguridad Basadas en Evidencia
A. Evaluación riesgo-beneficio: Cada traslado debe estar precedido por una evaluación individualizada de riesgo-beneficio. Procedimientos diagnósticos o terapéuticos que no aporten información crítica deben ser reconsiderados o reemplazados por alternativas in situ (7).
B. Implementación de listas de verificación: El uso de checklists clínicos reduce significativamente los errores por omisión. Estos deben incluir evaluación hemodinámica, dispositivos requeridos, vías venosas, drogas disponibles, soporte respiratorio y documentación legal (8).
C. Comunicación estructurada (modelo SBAR): La técnica SBAR (Situación, Background, Assessment, Recommendation) facilita la transferencia segura de información entre profesionales. Ha demostrado mejorar la eficiencia del equipo y reducir errores de comunicación (9).
D. Capacitación y simulacros: La realización periódica de entrenamientos y simulacros contribuye a mejorar la coordinación, la toma de decisiones y la capacidad de resolución ante eventos adversos durante el traslado (10).
Propuesta Institucional de Mejora en Swiss Medical Group
Se encuentra en curso la implementación de un protocolo institucional para el traslado intrahospitalario seguro de pacientes críticos. Este incluye:
Diseño de rutas internas seguras.
Revisión de equipamiento mínimo por tipo de paciente.
Clasificación de pacientes en tres grupos según nivel de complejidad:
Grupo I: Pacientes estables con requerimiento de monitorización básica (TA, FC, SatO₂, FR).
Grupo II: Pacientes inestables con necesidad de monitorización invasiva y soporte farmacológico.
Grupo III: Pacientes con asistencia respiratoria mecánica activa.
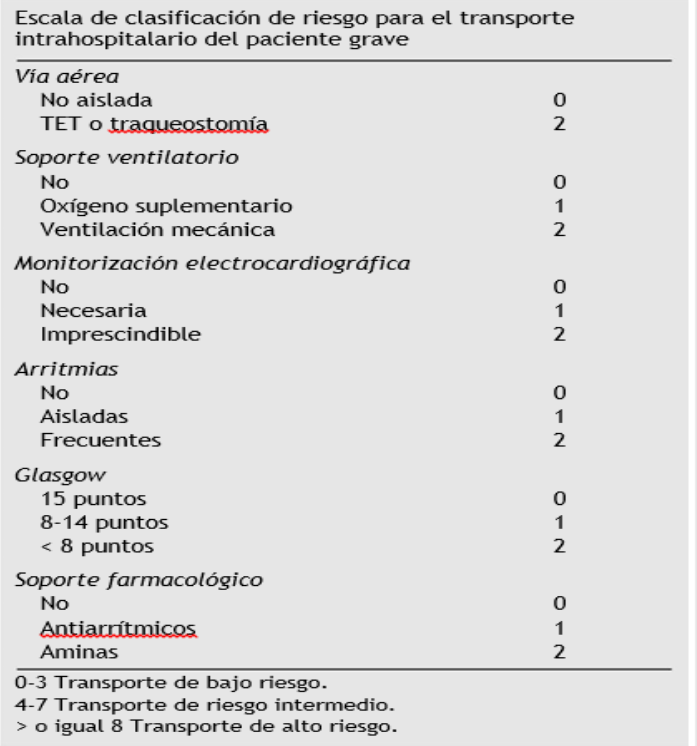
Figura 1: Score de validación de Riesgo para pacientes con requerimiento de traslado
Adicionalmente, se ha incorporado un sistema de registro y análisis de eventos adversos mediante listas de verificación estructuradas, promoviendo la mejora continua de los procesos. El protocolo ha sido consensuado con los equipos médicos y de enfermería, todos con formación avanzada en soporte vital, destacándose el compromiso con la comunicación interprofesional fluida y la cultura de seguridad. (Figura 2)
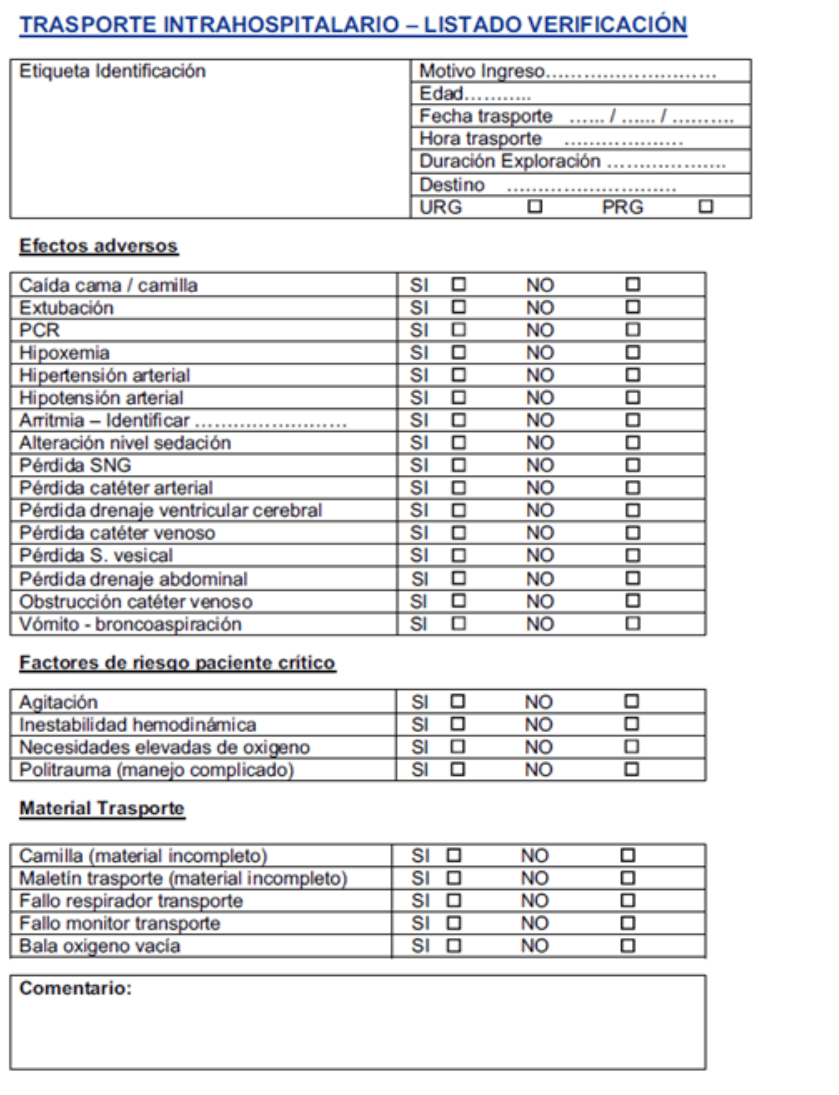
Figura 2: Formulario de registro propuesto en el protocolo interno de Swiss Medical
Conclusión
El traslado intrahospitalario de pacientes críticos representa una intervención de alto riesgo que no debe ser abordada como una actividad rutinaria. Requiere planificación meticulosa, personal calificado y sistemas de comunicación estandarizados. La implementación de protocolos específicos, el uso de checklists, y la formación continua son elementos fundamentales para reducir eventos adversos y mejorar los resultados clínicos. La seguridad del paciente es una responsabilidad compartida que involucra a todo el equipo de salud, desde la toma de decisión hasta la ejecución del traslado.
Referencias
Beckmann U, Gillies DM, Berenholtz SM, Wu AW, Pronovost P. Incidents relating to the intra-hospital transfer of critically ill patients. Intensive Care Med. 2004;30(8):1579–85.
Warren J, Fromm RE, Orr RA, Rotello LC, Horst HM. Guidelines for the inter- and intrahospital transport of critically ill patients. Crit Care Med. 2004;32(1):256–62.
Fanara B, Manzon C, Barbot O, Desmettre T, Capellier G. Recommendations for the intra-hospital transport of critically ill patients. Crit Care. 2010;14(3):R87.
Droogh JM, Smit M, Hut J, De Vos R, Ligtenberg JJ, Zijlstra JG. Inter-hospital transport of critically ill patients; expect surprises. Crit Care. 2012;16(1):R26.
Wiegersma JS, Albertyn R, Hodkinson P. The quality of care provided during inter-facility transfers of critically ill patients in Cape Town. S Afr Med J. 2011;101(12):840–4.
Nagpal K, Arora S, Vats A, Wong HW, Sevdalis N, Vincent C, Moorthy K. Failures in communication and information transfer across the surgical care pathway: interview study. BMJ Qual Saf. 2012;21(10):843–9.
Gillman L, Leslie G, Williams T, Fawcett K, Bellomo R. Adverse events experienced while transferring the critically ill patient from the emergency department to the intensive care unit. Emerg Med Australas. 2006;18(3):228–32.
Papson JP, Russell KL, Taylor DM. Unexpected events during the intrahospital transport of critically ill patients. Acad Emerg Med. 2007;14(6):574–7.
Haig KM, Sutton S, Whittington J. SBAR: a shared mental model for improving communication between clinicians. Jt Comm J Qual Patient Saf. 2006;32(3):167–75.
Patterson MD, Geis GL, Falcone RA, LeMaster T, Wears RL. In situ simulation: detection of safety threats and teamwork training in a high-risk emergency department. BMJ Qual Saf. 2013;22(6):468–77.